Parathormon in der Therapie der Osteoporose
Parathormon stimuliert die Freisetzung von Kalzium aus dem Kochen. Die Verwendung von Parathormon als Therapeutikum bei Osteoporose scheint daher paradox.
Das Parathormon und der Kalziumspiegel
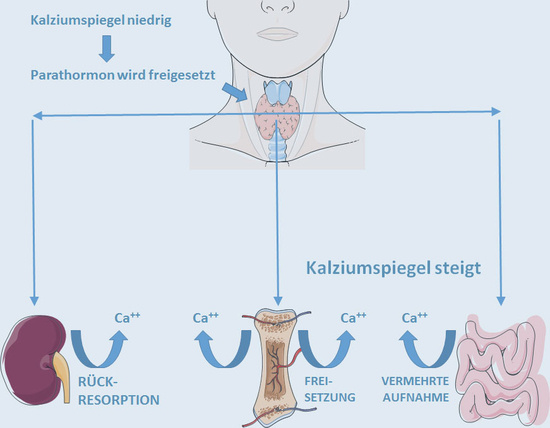
Parathormon ist ein Hormon der Nebenschilddrüsen, das den Kalziumstoffwechsel reguliert. Niedrige Kalziumwerte im Blut veranlassen die Nebenschilddrüsen dazu, Parathormon zu bilden und auszuschütten. Im Blut gelangt das Hormon über den Kreislauf zu den Organen, mit denen der Kalziumspiegel modifiziert werden kann. Das sind insbesondere Knochen, Nieren und der Verdauungstrakt (Darm).
Im Knochengewebe werden die Osteoklasten aktiviert. Das sind Zellen, die - einfach ausgedrückt - für den Abbau von Knochmatrix verantwortlich sind. Dadurch wird das im Knochen vorhandene Kalzium freigesetzt. Der Kalziumspiegel steigt.
In den Nieren wird durch Parathormon die Rückresorption von Kalzium gefördert. Es wird weniger gelöstes Kalzium über den Urogenitaltrakt ausgeschieden, der Kalziumverlust wird zugunsten des Kalziumspiegels im Blut reduziert.
Im Darm sorgt Parathormon für eine gesteigerte Aufnahme von Kalzium aus dem Darminhalt. Die Versorgung des Körpers mit Kalzium über die Nahrung wird verbessert.
Die Aktivität von Parathormon ist abhängig vom Kalziumspiegel des Blutes. Hohe Kalziumspiegel bedeuten niedrige Freisetzung und somit Aktivität von Parathormon. Umgekehrt wird, wie beschrieben, Parathormon bei niedrigen Kalziumspiegeln vermehrt gebildet und freigesetzt.
Andere Einflussgrößen auf den Kalziumspiegel
Der Parathormonspiegel im Blut hängt also stark vom Kalziumgehalt des Blutes ab. Dieser wiederum ist auch abhängig von anderen wichtigen Faktoren, zum Beispiel vom Vitamin D (Calcitriol), das ebenfalls den Kalziumgehalt des Blutes anhebt. Bei einem Vitamin-D-Mangel kommt es also zu einer erniedrigten Kalziumkonzentration im Blut, was wiederum die Nebenschilddrüsen zur Produktion von Parathormon anregt.
Eine weitere Einflussgröße ist der Phosphatspiegel. Ein niedriger Phosphatspiegel (Hypophosphatämie) führt zu einem Anstieg von Kalzium, da die Knochen Kalzium freisetzen, wenn zu wenig Phosphat im Blut vorhanden ist. Die Folge ist also eine hohe Kalziumkonzentration im Serum (Hyperkalzämie). Dieser Zustand ist für die Nebenschilddrüsen das Signal, weniger Parathormon auszuschütten.
Eine besondere Rolle im Kalziumstoffwechsel spielt das Hormon Calcitonin. Calcitonin ist der Gegenspieler des in den Nebenschilddrüsen gebildeten Parathormons. Beide Hormone regulieren gemeinsam den Kalzium- und Phosphathaushalt des Körpers. Im Unterschied zu Parathormon senkt Calcitonin den Kalziumspiegel im Blut.
Therapeutisch wird Calcitonin bei der Osteoporose eingesetzt. Als Osteoklastenhemmer senkt Calcitonin ebenso wie die Bisphosphonate eine erhöhte Knochenabbaurate ab. Weiterhin führt es zu einer – allerdings geringeren – Zunahme der Knochendichte. Erhältlich sind Lösungen zur parenteralen Anwendung und als Nasenspray.
Neben den physiologischen Einflussgrößen kann die Freisetzung von Parathormon (und Calcitonin) auch durch zahlreiche Erkrankungen, insbesondere der Nebenschilddrüsen in zum Teil nicht unerheblichen Ausmaß gestört werden. Daher empfiehlt sich bei auffälligen Werten des Kalziumspiegels immer einer weitergehende, ausführliche Diagnostik.
Parathormon bei Osteoporose
Dass es unter Parathormon zu einem Knochenaufbau kommt, ist zunächst einmal paradox, da es wie beschrieben, den Knochenabbau zur Gewinnung von freiem Kalzium fördert. Verstärkt wird dieser Eindruck auch durch die Beobachtungen beim sogenannten sekundären Hyperparathyreoidismus als Hauptursache der sog. Altersosteoporose. Dabei kommt es aufgrund eines Mangels an Kalzium und vor allem Vitamin D zu einer erhöhten Ausschüttung des Parathormons aus den Nebenschilddrüsen. Die Folge ist eine erhöhte Knochenabbaurate über die Aktivierung der knochenabbauenden Zellen, der Osteoklasten mit dem Ergebnis Osteoporose.
Wie ist es dann zu verstehen, dass Parathormon – als Medikament gegeben – plötzlich den Knochenaufbau aktivieren soll?
Das Diagnostik- und Therapiezentrum “Osteoporose” in München hat zu dieser Frage eine sehr patientennahe Antwort formuliert, die wir gerne an dieser Stelle zitieren möchten.
“Wie so oft scheint das Geheimnis in der Dosis zu liegen, ein Prinzip, das bereits von Paracelsus erkannt wurde. Beim Hyperparathyreoidismus ist die Bildung und Ausschüttung des Parathormons beständig erhöht. Die Folge ist eine dauerhaft zu hohe Blutkonzentration des Parathormons. Dieses stimuliert dann wiederum permanent die Osteoklasten und es kommt zu einem kontinuierlichen Knochenmasseverlust. Bei der Verabreichung des Parathormons in hoher Konzentration als Medikament wird kurzfristig ein sehr hoher Blutspiegel erzeugt, der sich dann allerdings rasch wieder normalisiert. In dieser hohen Konzentration aktiviert das Parathormon nun aber vor allem die Osteoblasten – die knochenaufbauenden Zellen. Als Folge wird neuer Knochen gebildet. Wenn Ihr Auto ständig im Regen steht und nass ist, beginnt es zu rosten. Insofern ist das Wasser auf Dauer also also eher schädlich für das Auto. Wenn Sie jedoch nur ab und zu in die Waschstraße fahren und Ihr Auto kräftig mit Wasser abspülen, es anschließend aber wieder in der trockenen Garage parken, schadet das Waschwasser nicht – im Gegenteil, Ihr Auto wird wieder blitzblank und der Wiederverkaufswert bleibt erhalten” (Zitat: Diagnostik- und Therapiezentrum “Osteoporose” in München) .
Die Wirkung von Parathormon bei der Behandlung von Osteoporose ist durch zahlreiche auch multinationale Studien belegt.
Welche Medikamente gibt es?
Teriparatid ist ein Abkömmling des natürlichen Parathormon und vermag die knochenaufbauenden Osteoblasten anzuregen und fördert den Knochenaufbau. Über die Einsatzmöglichkeiten informiert Sie Ihr Orthopäde.
Forscher in den USA gaben 2016 bekannt, dass ein versprechendes neues Osteoporose-Medikament wahrscheinlich schon ab 2017 in den USA auf den Markt kommt. Das sogenannte Abaloparatide-Medikament stimuliert das Knochenwachstum und hilft dadurch Frakturen zu verhindern. Das neue Medikament, ein synthetisches Peptid, wird den sogenannten Parathormon-Rezeptor (PTH1 Rezeptor) beeinflussen. Die Mediziner veröffentlichten die Ergebnisse ihrer Studie in der Fachzeitschrift "JAMA”.
Quellen:
-
Calcitonin
www.osteoporosezentrum.de -
Parathormon
www.osteoporosezentrum.de -
Effect of Abaloparatide vs Placebo on New Vertebral Fractures in Postmenopausal Women With Osteoporosis
www.jamanetwork.com -
Wirkstoffe gegen Osteoporose
www.osd-ev.org